Leczeniem ortodontycznym jesteśmy w stanie poprawić wygląd zębów, jak i całej twarzy. Naszym celem jednak jest nie tylko estetyka, dążymy również do prawidłowego funkcjonowania całego układu stomatognatycznego oraz długoczasowej stabilności. Jakie są więc cechy leczenia, które spełnia te wymagania? By leczenie było przewidywalne i kompletne, musimy dążyć do harmonii pomiędzy wszystkimi elementami całego układu: między stawem skroniowo-żuchwowym, mięśniami, zębami i przyzębiem.
Ortodoncja, centralna relacja, artykulator, diagnoza, cele leczenia
Leczenie ortodontyczne jest rozciągnięte w czasie. Zawsze przed podjęciem leczenia, zadajemy sobie pytanie: Jak dane leczenie wpłynie na pacjenta i jakie będą rezultaty po zdjęciu aparatu? Żeby jednak wiedzieć dokąd się zmierza, trzeba mieć wytyczony plan oraz zamierzone cele, które chce się osiągnąć. Do każdego pacjenta podchodzi się indywidualnie i jego leczenie jest spersonalizowane, jednakże są pewne standardy i wytyczne, za którymi powinniśmy podążać. Cele, które muszą być spełnione możemy pogrupować w 7 kategorii : estetykę całej twarzy, estetykę zębów, funkcjonalną okluzję i stabilność, drogi oddechowe, zdrowie przyzębia oraz satysfakcję pacjenta.
Historycznie najczęściej używaną definicją ideału do którego dąży się podczas leczenia ortodontycznego były wytyczne, które zaproponował Andrews podczas swoich badań:[1]
- Relacja trzonowców – Pierwszy górny trzonowiec posiada 3 mocne punkty kontaktu z pierwszym i drugim dolnym trzonowcem:
a)dystalna listewka brzeżna pierwszego górnego trzonowca okluduję z mezjalną listewką brzeżną pierwszego dolnego trzonowca
b) – guzek mezjalny policzkowy pierwszego trzonowca stałego górnego, znajduje się w bruździe policzkowej pierwszego stałego dolnego trzonowca
c) guzek mezjalny podniebienny pierwszego górnego trzonowca znajduje się w bruździe centralnej pierwszego trzonowca dolnego
d) guzki policzkowe przedtrzonowców szczęki posiadają relację guzek-obszar styczny z przedtrzonowcami dolnymi
e) Kły szczęki posiadają relację guzek-obszar styczny z kłem oraz przedtrzonowcem żuchwy, szczyt guzka leży mezjalnie od wcięcia
e) Siekacze szczęki nachodzą na siekacze żuchwy oraz linie pośrodkowe się pokrywają - Angulacja koron: część okluzyjna koron jest ustawiona bardziej mezjalnie niż część dziąsłowa
- Inklinacja koron (torgue) Wszystkie zęby oprócz siekaczy w szczęce mają negatywną (językową inklinację), siekacze w szczęce mają pozytywną(wargową) inklinację
- Brak rotacji
- Ciasne punkty styczne
- Płaska bądź delikatnie wklęsła krzywa Spee
Tak, jak do wytycznych tych powinniśmy dążyć w stanie statycznym, to w dynamicznym środowisku (jakim jest układ stomatognatczny) nie są wystarczające. Co więc powinniśmy zrobić, by korekta położenia zębów, którą zapewnimy pacjentowi była stabilna? Zanim będziemy mogli przejść do wyznaczania celów odpowiednich dla danego pacjenta, powinniśmy zebrać wszystkie potrzebne informacje.
Każde poprawnie przeprowadzone leczenie, powinno być poprzedzone staranną diagnozą. Miejscem od którego powinniśmy zacząć naszą diagnozę wg filozofii Akademii Dawsona jest zawsze STAW SKRONIOWO-ŻUCHWOWY. Kiedy mamy pewność, że SSŻ jest zdrowy, możemy przejść do wyznaczania jego prawidłowej pozycji – relacji centralnej![2] Dopiero z tej – najbardziej stabilnej i powtarzalnej pozycji powinniśmy stawiać nasze dalsze rozpoznanie oraz formułować dalsze cele leczenia.
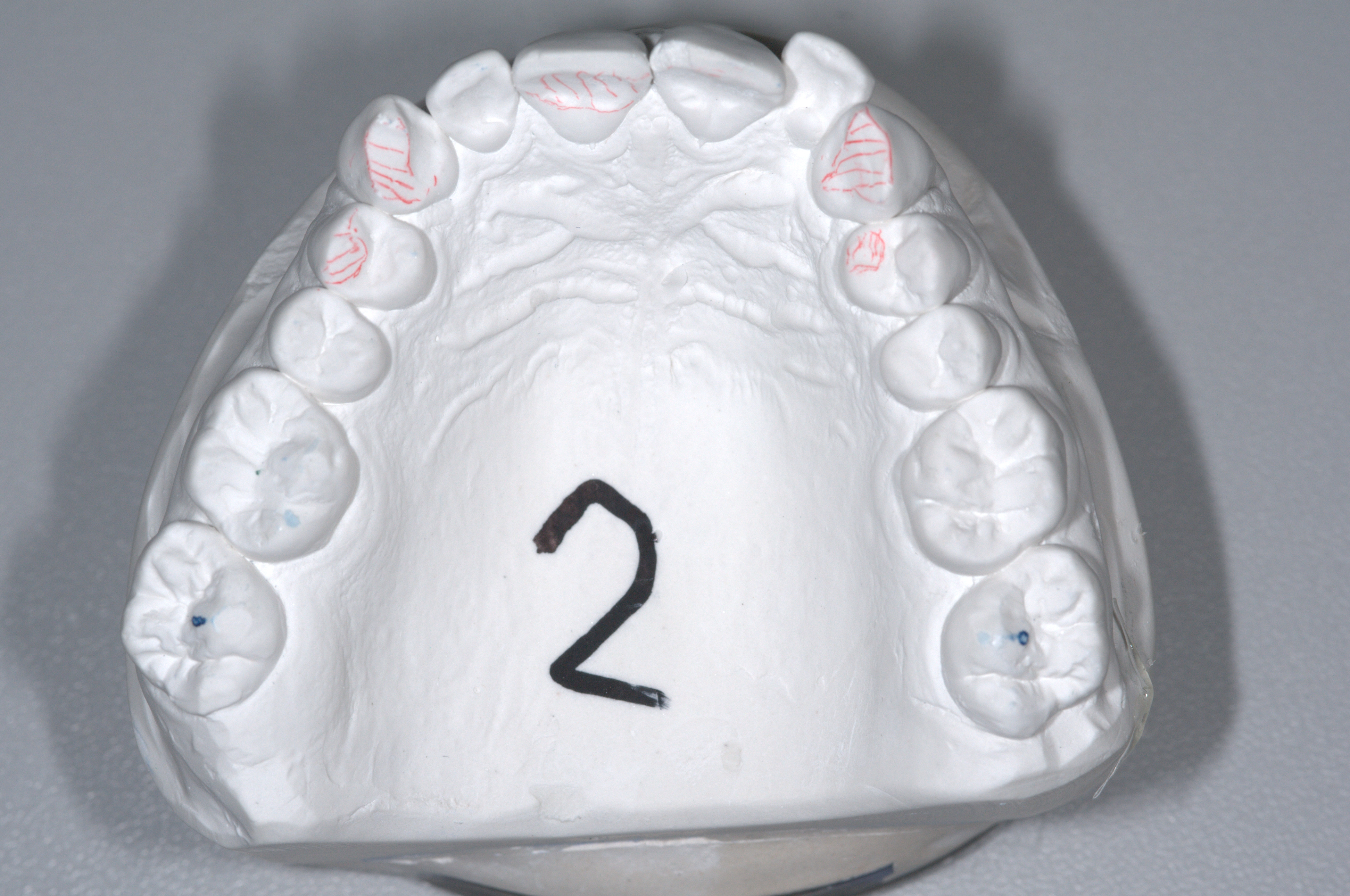
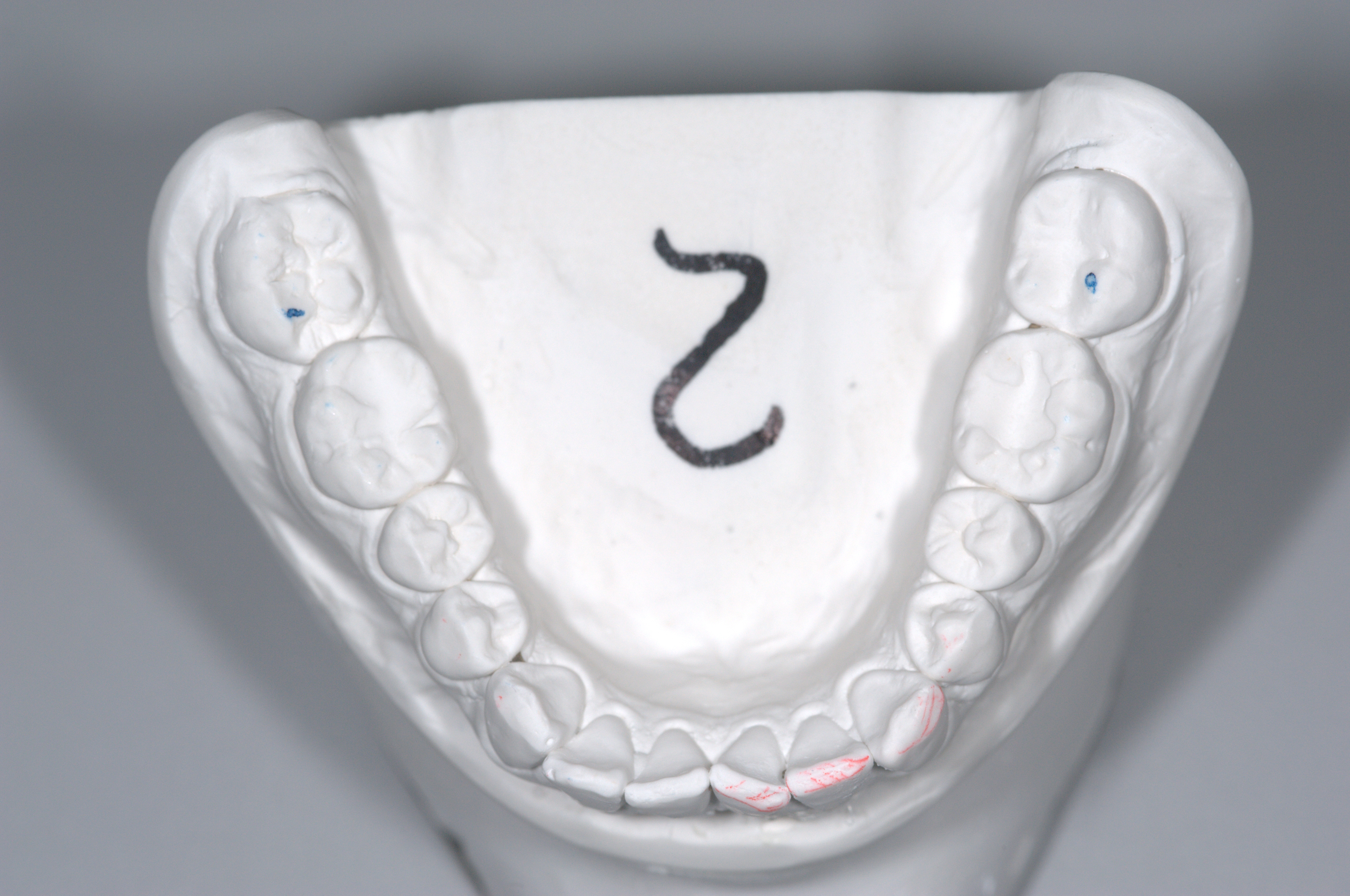
Do każdego pacjenta podchodzimy kompleksowo – znaczy to, że bierzemy pod uwagę staw, mięśnie, zęby oraz przyzębie. Przed podjęciem jakiegokolwiek działania, każdy pacjent przechodzi przez fazę dokładnej diagnostyki. Składają się na nią między innymi : badanie przesiewowe pod kątem nowotworu okolicy twarzoczaszki, palpacja mięśni, badanie stawu skroniowo-żuchowego (badanie zakresu jego ruchomości, test obciążenia w centralnej relacji oraz osłuchiwanie pracy stawu Dopplerem). Następnie przechodzimy do badania zębów i przyzębia. Po sprawdzeniu aspektów biologicznych czyli kontroli higieny, próchnicy oraz problemów periodontologicznych, zwracamy uwagę na oznaki choroby okluzyjnej – nadmierne starcie, ruchomość oraz migrację zębów(fot.1). Kiedy mamy przed sobą komplet badań, zdjęcia pacjenta, modele zaartykułowane w centralnej relacji i zdjęcia RTG przystępujemy do analizy przypadku. Najpierw w 2D na zdjęciach, następnie w 3D na modelach zamontowanych w artykulatorze z użyciem łuku twarzowego oraz kęska w centralnej relacji, gdzie wykonujemy set-up ortodontyczny[3].
Leczenie ortodontyczne powinno zapewnić lub poprawić następujące kwestie:
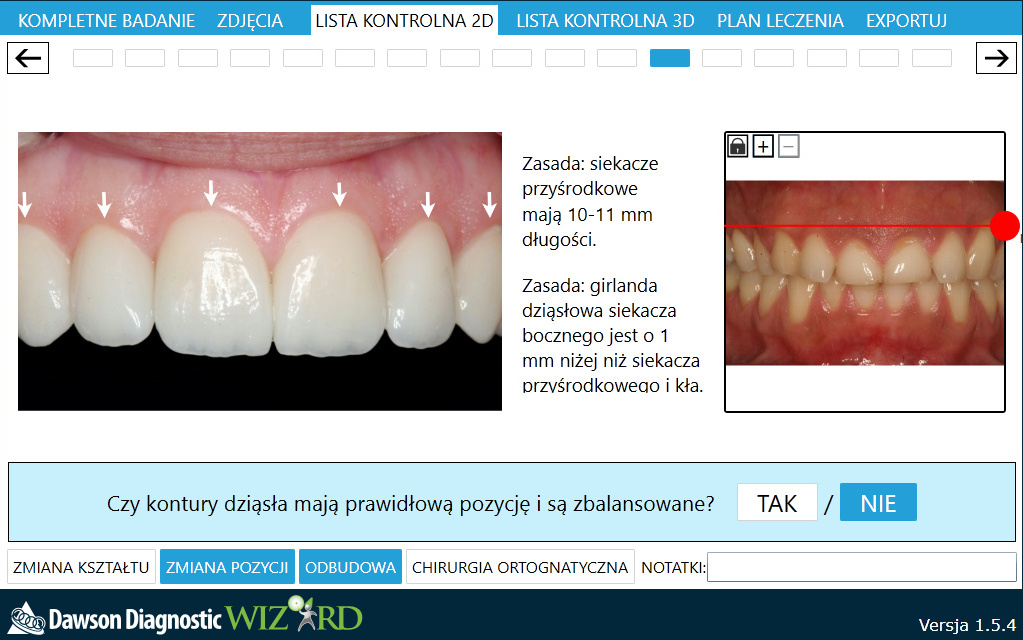
Estetykę całej twarzy – Do jej zaplanowania wykorzystujemy cyfrowe zdjęcia fotograficzne wykonane podczas diagnostyki. Fotografię pacjenta oceniamy w dwóch projekcjach: od przodu oraz z profilu. Cała twarz powinna wyglądać harmonijnie podczas spoczynku oraz uśmiechu. Planujemy ekspozycje siekaczy w pozycji spoczynkowej, która powinna wynosić około 3mm u młodych pacjentów oraz podczas maksymalnego uśmiechu – gdzie powinniśmy eksponować całe zęby. Zwracamy uwagę czy wcięcie pomiędzy siekaczami jest równoległe z linią pośrodkową twarzy oraz prostopadłe do płaszczyzny okluzji szczęki. Na zdjęciu bocznym oceniamy między innymi pozycję wargi górnej, dolnej oraz brody w stosunku do linii poprowadzonej od punktu subnasale w dół równoległej do płaszczyzny czołowej pacjenta (linia Arnetta).(fot2).Mierzymy kąt nosowo-wargowy oraz zwracamy uwagę na grubość oraz długość wargi górnej- daje nam to informację gdzie powinny się znaleźć brzegi sieczne siekaczy by twarz wyglądała spójnie. Podczas uśmiechu brzegi sieczne siekaczy górnych powinny dotykać granicy pomiędzy częścią suchą a częścią mokrą wargi dolnej. Posiłkujemy się tutaj również zdjęciem cefalometrycznym, gdzie oprócz typowych pomiarów liniowych i kątowych, możemy także ocenić idealną pozycję siekaczy górnych i dolnych. Powinny one być odpowiednio w rzucie kolca nosowego przedniego oraz punktu pogonion. Nadanie odpowiedniej inklinacji siekaczom szczęki zapewnia prawidłowe podparcie wargi górnej.

Estetykę zębową – zwaną inaczej makroestetyką. Powinna ona zapewnić między innymi prawidłowe ułożenie girlandy dziąsłowej (siekacze centralne i kły na tym samym poziomie, siekacze boczne 0,5mm niżej) (fot3). Musimy myśleć również o wymiarach poprzecznych zębów, które powinny mieć zapewnioną złotą proporcję (jeśli szerokość siekacza bocznego wynosi x , to : siekacz centralny ma 1,6x a połowa kła powinna się równać 0,6x). Kiedy zastanawiamy się nad obecnością czarnych trójkątów, musimy różnicować kiedy problem ten występuje z powodu kształtu zębów, braku podparcia kostnego czy choroby przyzębia. U osób dorosłych, które straciły (z powodu urazu, próchnicy czy na skutek choroby okluzyjnej) część struktury zębów, kształt bądź ich proporcje nie są prawidłowe, wskazana jest współpraca z protetykiem. Protetyk po idealnym ustawieniu zębów, wykonuje na nich prace protetyczne. Nieodzowna jest multidyscyplinarna kooperacja również u pacjentów, którzy w przeszłości stracili któryś ząb lub nie posiadają jego zawiązka od urodzenia. W takich przypadkach poprzez leczenie ortodontyczne odtwarzamy miejsce na odbudowę podpartą na przykład na implancie.
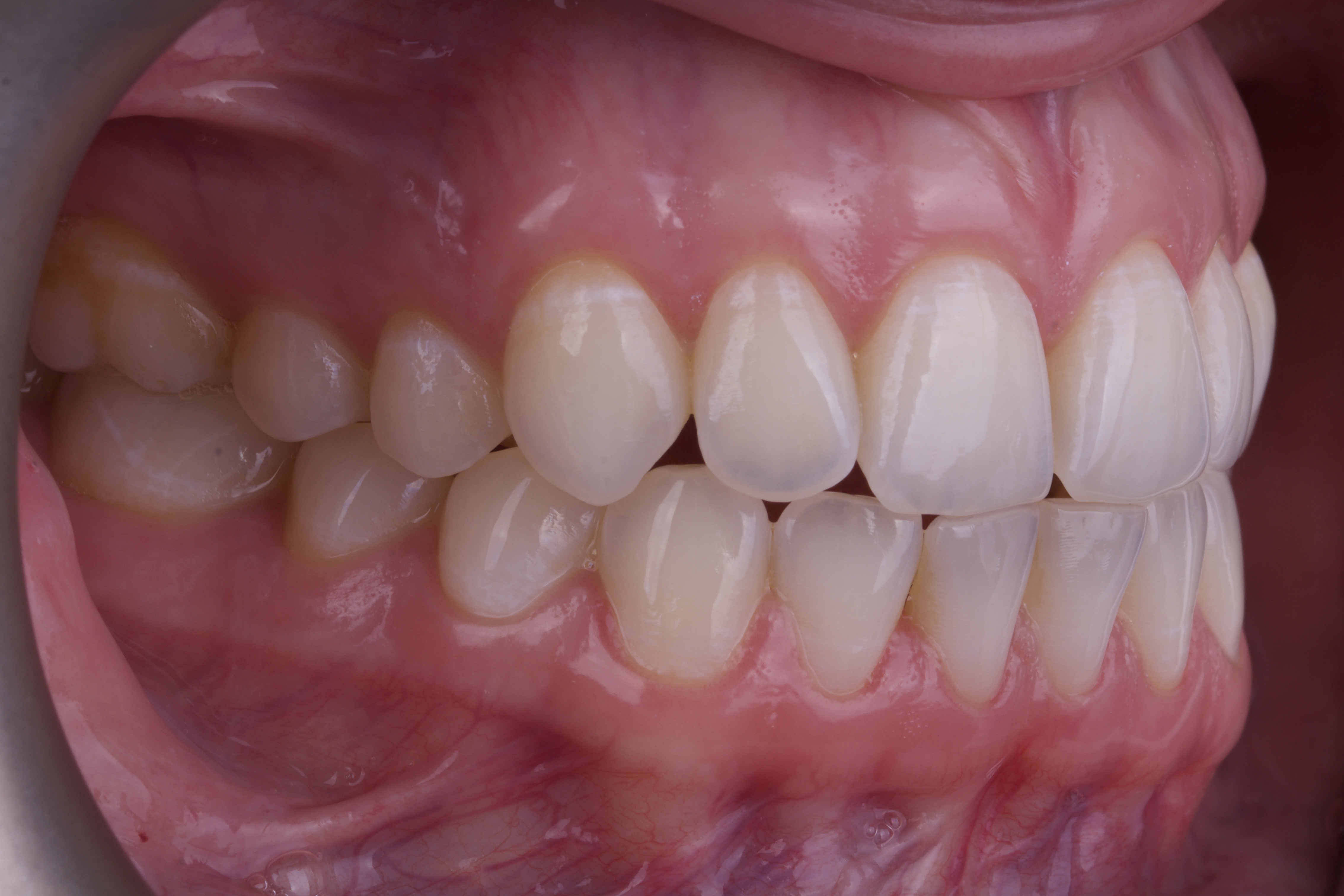
Funkcjonalna okluzja. Teraz musimy zapomnieć na chwilę o zębach. Rozważania na ten temat zaczynamy od znalezienia centralnej relacji w stawie skroniowo-żuchwowym. Dopiero z tej pozycji możemy wyznaczać cele okluzyjne.[4] Nie robimy tego oczywiście w jamie ustnej pacjenta, używamy do tego modeli zaartykulowanych w artykulatorze (fot.4) Zęby pod koniec leczenia powinny być tak ustawione, by w centralnej relacji nie było żadnych przeszkód zgryzowych – wszystkie zęby muszą podczas zamykania jednocześnie się kontaktować. Punkty kontaktu muszą być równe na wszystkich zębach oraz w specyficznych miejscach na każdym z nich. W szczęce zęby boczne obciążone powinny być poprzez szczyty guzków podniebiennych, w żuchwie policzkowych. Nigdy nie możemy dopuścić by kalka zgryzowa odbijała się na stoku guzka! W celu tego osiągnącia, często po skończeniu leczenia ortodontycznego potrzebne jest wykonanie ekwilibracji, czyli takiego ukształtowania powierzchni szkliwa by zapewnić wyżej zapewnione determinanty[5,6]. Zęby przednie powinny w ruchach protruzyjnych powodować natychmiastową dyskluzję w odcinku bocznym, to samo tyczy się kła oraz ruchów bocznych. By to zapewnić zęby przednie muszą posiadać odpowiedni overbite i overjet.[7]

Zdrowie przyzębia – podczas aktywnej fazy leczenia musimy pamiętać o ograniczeniach kostnych oraz odpowiednio diagnozować stan przyzębia. Brak lub mała ilość dziąsła rogowaciejącego lub przyczep wędzidła policzków lub warg blisko girlandy dziąsłowej jest wskazaniem do chirurgii dziąsłowej. Dopiero po odtworzeniu prawidłowej architektury dziąsłowej, jesteśmy w stanie zapewnić stabilność przyzębia w czasie. Podczas leczenia powinniśmy uważać by nie przekroczyć cienkiej granicy jaką jest blaszka zbita wyrostka zębodołowego, ponieważ wyjście korzenia lub jego części poza wyrostek predysponuje do odsłaniania się szyjek zębowych.(fot.5)
Kolejną rzeczą na którą musimy zwracać uwagę podczas leczenia są drogi oddechowe oraz co się z tym wiąże, odpowiednia ilość miejsca dla języka. W wielu przypadkach odtworzenie miejsca dla języka (np. poprzez rozładowanie stłoczeń) umożliwia językowi ułożenie się w jego naturalnej pozycji co jest wystarczające aby w znaczący sposób polepszyć drożność dróg oddechowych. Jednak w niektórych przypadkach u pacjentów z wadami kostnymi, samą ortodoncją nie jesteśmy w stanie rozwiązać tego problemu. W takich okolicznościach wskazana jest współpraca z chirurgiem ortognatycznym.
Następną rzeczą, którą musimy zapewnić jest stabilność. Jest ona ściśle związana z punktami poprzednimi. Leczenie ortodontyczne będzie stabilne tylko wtedy, gdy stabilna pozycja maksymalnego zaguzkowania zębów będzie w harmonii ze stabilną muskularnoszkieletową pozycją kłykci w stawie skroniowo-żuchwowym[8]. Poszczególne grupy zębowe powinny spełniać swoje funkcje – zęby boczne przenoszą siły zgryzowe wzdłuż swojej długiej osi a zęby przednie zapewniają prowadzenia z jednoczesną dyskluzją w odcinku bocznym[9].
Ostatnią, ale nie mniej ważną rzeczą, którą musimy brać pod uwagę są oczekiwania pacjenta. Nie zawsze to, co dla nas jest postrzegane jako ideał do którego powinno się dążyć, jest równoznaczne z poczuciem estetyki pacjenta. Dobrym przykładem tutaj jest próba zamknięcia diastemy u pacjenta. Dla nas jako stomatologów jest to mało estetyczne, za to dla pacjenta może to być cechą charakterystyczną z którą się utożsamia.
Wnioski
Powodzenie podczas leczenia ortodontycznego jest wyzwaniem. Nie ma jednego standardowego trybu postępowania czy jednej sekwencji aktywacji aparatu, która działałaby u wszystkich pacjentów. Tylko dzięki dokładnej diagnozie i stworzeniu odpowiedniego indywidualnego planu leczenia do danego przypadku, jesteśmy w stanie zapewnić przewidywalne, estetyczne oraz trwałe leczenie.
Bibliografia:
- Andrews, L. F. : The sic keys to normal occlusion. Am J. Orthod. 63, 1972 pp 296-309
- Peter E Dawson : “Functional Occlusion From TMJ to Smile Design”
- Frank E. Cordray, DDS,MS : The importance of the seated condylar position in orthodontic correction, Quintessence International Volume 33, Number 4, 2002, pp 284-293
- Theodore D. Freeland: Articulators in Orthodontics, Seminars in Orthodontics, Vol 18, No 1 (March), 2012 pp 51-62
- Ronald H. Roth , D.D.S., M.S.: Temporomandibular Pain Dysfunction and Occlusal Relationships, The Angle Orthodontist Vol. 43, No.2, 1973 pp 136-153
- Ronald H. Roth, D.DS. M.S. : The Maintenace System and Occlusal Dynamics, Dental Clinics of North America – Vol. 20, No. 4, October 1976 pp 761-788
- Andrew Girardot,Jr. Editor “Goal-Directed Orthodontic” 2013
- Jeffrey P. Okeson Management of Temporomandibular Disorders an Occlusion. 5th St Louis,CV Mosby 2003:169
- Crawford SD. Condylar axis position, as determined by the occlusion and measured by the CPI instrument, and signs and symptoms of temporomandibular dysfunction. Angle Orthod 1999;69:103

Robert Białach
Stankowscy AcademyData publikacji: 11 maja 2020





